Вне зависимости от способа попадания ядовитых веществ в организм при остром отравлении необходимо незамедлительное оказание медицинской помощи. Интенсивная терапия с использованием антитоксических и обеззараживающих средств в первую очередь направлена на скорейшее выведение яда. При срочном промывании желудка и очищении кишечника в обязательном порядке делается поправка на возраст пациента.
Острое отравление – это патологическое состояние, возникающее в результате взаимодействия живого организма и яда, с нарушением целостности внутренней среды организма, химическим повреждением органов и тканей.
Наибольшее число данных неотложных состояний человека составляют острые отравления лекарственными препаратами. Также часто регистрируются расстройства жизнедеятельности из-за попадания в организм препаратов бытовой химии и нефтепродуктов, ядовитых растений и грибов, технического спирта и прижигающих веществ.
О видах острых отравлений и о том, что нужно делать при попадании в организм отравляющих веществ, вы узнаете из данного материала.
Классификация острых отравлений: виды и признаки
Клиническая классификация острых отравлений:
- Латентный период.
- Токсигенный (резорбтивный).
- Соматогенный (период поздних осложнений).
- Восстановительный.
По способу поступления яда выделяют следующие виды отравлений:
- пероральные (через рот);
- перкутанные (через незащищенные кожные покровы и слизистые оболочки);
- ингаляционные (через дыхательные пути);
- инъекционные (подкожный, внутривенный, внутримышечный путь попадания яда в организм).
По социальной причине отравлений выделяют:
- отравления в результате несчастного случая;
- преднамеренные отравления — суицидальные;
- криминальные непреднамеренные (ятрогенные).
На месте осмотра необходимо уточнить токсикологическую ситуацию: характер отравляющего вещества и его дозу, путь поступления яда в организм, когда принят яд и как быстро нарастает симптоматика отравления. Выявить, нет ли местного повреждения кожи и слизистых оболочек. Оценить степень нарушения функции дыхания кровообращения и центрально-нервной системы. Выяснить, оказывалась ли помощь до прибытия скорой помощи. Дифференциальный диагноз острых отравлений при неясности анамнеза проводится, в первую очередь, с острыми инфекционными заболеваниями, комами различной этиологии.
Клинические проявления со стороны центрально-нервной системы: нарушения сознания, изменения поведения, галлюцинации, бред, судороги, изменения зрачкового, роговичного, кашлевого и др. рефлексов.
Клинические проявления со стороны сердечно-сосудистой системы:изменения ритма — тахикардия и брадикардия, аритмия. Также основными симптомами острого отравления являются острая сосудистая или сердечная недостаточность, гипо- и гипертензия.
Клинические проявления со стороны дыхательной системы: тахи- и брадипноэ, патологический ритм дыхания, отек легких.
Клинические проявления со стороны кожи и слизистых: изменения окраски и влажности.
Клинические проявления со стороны мышечной системы: изменения тонуса.
Клинические проявления со стороны ЖКТ: изменения перистальтики, тошнота, рвота.
Клинические проявления со стороны почек: острая почечная недостаточность.
Врачи подчеркивают, что острые отравления могут проявляться разнообразными симптомами, которые зависят от типа токсичного вещества. Наиболее распространенные признаки включают тошноту, рвоту, головокружение, боли в животе и затрудненное дыхание. Важно помнить, что в случае отравления время играет критическую роль. Специалисты рекомендуют немедленно вызывать скорую помощь при первых признаках отравления. До приезда медиков необходимо обеспечить пострадавшему покой, при необходимости помочь ему принять удобное положение. Если известно, что произошло отравление определенным веществом, следует попытаться выяснить его название и количество, чтобы передать эту информацию врачам. В некоторых случаях может быть полезно вызвать рвоту, но только если это не противоречит рекомендациям специалистов. Врачи настоятельно советуют избегать самолечения и полагаться на профессиональную медицинскую помощь.

Что нужно делать при остром отравлении: принципы оказания неотложной медицинской помощи

- Удаление пострадавшего из очага поражения.
- Удаление невсосавшегося яда: с кожи, слизистых — путем смывания проточной водой, при попадании на кожу:
- калия перманганата — 1%-ный раствор лимонной, уксусной или аскорбиновой кислоты;
- ФОС (карбофос, хлорофос, дихлофос) — 2—3%-ный раствор нашатырного спирта или 4%-ный раствор натрия бикарбоната;
- фенола — растительное (не вазелиновое) масло;
- кислоты — 5%-ный раствор натрия бикарбоната;
- щелочи — 1%-ный раствор уксуса;
- жирорастворимых токсических веществ (бензин, скипидар, тетрахлорид углерода и др.). Оказывая помощь при остром отравлении, категорически нельзя использовать для обработки этиловый спирт, т. к. он способствует всасыванию этих ядов;
- с конъюнктив (роговицы) нужно использовать изотонический раствор натрия хлорида и затем закапать раствор любого местного анестетика;
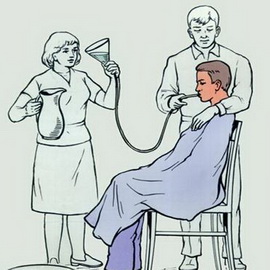
- из желудочно-кишечного тракта — промыванием желудка теплым раствором поваренной соли (1 ст. л. на 1 стакан воды). Во время оказания помощи при острых отравлениях до приезда скорой помощи нужно вызвать рвоту надавливанием на корень языка.
После рвоты необходимо дать выпить пострадавшему взвесь активированного угля:
- детям до 3 лет — 1/2 стакана воды с 5 измельченными таблетками активированного угля;
- 3—7 лет — 2/3 стакана воды с 7 таблетками активированного угля;
- старше 7 лет — 10 таблеток активированного угля на стакан воды;
При остром отравлении необходимо провести зондовое промывание желудка в течение 24 часов с момента отравления водой комнатной температуры или физиологическим раствором натрия хлорида, общий объем жидкости:
- у детей до года — 100 мл/кг (не более 1 л);
- старше года — 1 л/год (не более 8-10 л);
Во время оказания помощи при ярко выраженных симптомах острого отравления промывают желудок до чистых промывных вод:
- Для детей младшего возраста — через назогастральный зонд
- Для старших детей и взрослых — через широкий желудочный зонд диаметром 10—12 мм;
- Длина зонда соответствует расстоянию от кончика носа до основания мечевидного отростка плюс 10 см;
- При отравлении бензином, керосином, скипидаром фенолом перед промыванием ввести в желудок вазелиновое или касторовое масло в дозе 2 мл/кг.
- При оказании первой помощи пострадавшему с острым отравлением прижигающими ядами перед промыванием желудка дать выпить растительное масло и смазать зонд маслом на всем протяжении, провести, по возможности, общее обезболивание (баралгин, анальгин или промедол);
- По окончании промывания ввести через зонд в желудок взвесь активированного угля — 1—2 г/кг (взрослым — 30—50 г активированного угля) или полифепана — 1—2 ст. л. на 1 стакан воды.
- Во время оказании медицинской помощи при остром отравлении промывание желудка откладывается при судорожном синдроме, декомпенсации кровообращения, коме с угнетением кашлевого рефлекса до стабилизации состояния.
- Промывание желудка противопоказано при отравлении прижигающими или повреждающими слизистую пищевода и желудка средствами, если прошло более двух часов (из-за опасности перфорации зондом стенки органов) — вводится альмагель 50—70 мл или некипяченое молоко.
- В конце промывания, оказывая неотложную помощь при острых отравлениях, нужно ввести по зонду солевое слабительное: магния сульфат (сернокислую магнезию) или натрия сульфат (сернокислый натрий) в дозе 0,5 г/кг (15 г сухого вещества на 100 мл воды), или100—150 мл вазелинового масла, кроме случаев отравления кислотами и щелочами;
- для возможно более раннего освобождения кишечника от токсических веществ, при нахождении яда в организме более 2 часов, рекомендуются очистительные, а затем сифонные клизмы водой комнатной температуры.
В следующем разделе статьи описаны принципы оказания неотложной помощи при остром отравлении ингаляционным путем.
Порядок действий при остром отравлении ингаляционным путем
- незамедлительный вынос пострадавшего на свежий воздух из загазованной зоны;
- оксигенация увлажненным кислородом при самостоятельном дыхании или проведение искусственной вентиляции легких.
Следующее действие при остром отравлении – удаление всосавшегося яда:
- форсированный диурез после ликвидации гиповолемии введением 400-800 мл полиглюкина, затем используют для инфузии: физиологический раствор хлорида натрия, раствор Рингера, 10%-ый раствор глюкозы, реополиглюкин.
- Также первая медицинская помощь при остром отравлении включает введение гемодеза в сочетании с диуретиками (лазикс до 100-120 мг);
- при форсированном диурезе, чтобы избежать «водного отравления» в виде развития отека мозга и легких, задержка жидкости в организме не должна превышать 1,5-2% массы тела.
Далее вы узнаете об общих принципах лечения острых отравлений при помощи антидотной терапии.
Острые отравления — серьезная проблема, с которой может столкнуться каждый. Люди часто описывают симптомы, такие как тошнота, рвота, головокружение и боли в животе. Эти проявления могут возникнуть внезапно и требовать немедленной реакции. Важно помнить, что при подозрении на отравление необходимо немедленно обратиться за медицинской помощью. До приезда врачей рекомендуется обеспечить пострадавшему покой и, если это возможно, выяснить, что именно он употреблял. Не стоит пытаться вызвать рвоту без указания врача, так как это может усугубить ситуацию. Быстрая и правильная помощь может спасти жизнь, поэтому знание основных симптомов и алгоритма действий в таких ситуациях крайне важно.

Общие принципы лечения острых отравлений: интенсивная антидотная терапия
Антидоты — это средства, применяемые для лечения острых отравлений, обезвреживающие яд или устраняющие его токсический эффект. Антидоты высокоэффективны и используются при точной идентификации острого отравления.
Ниже представлены таблицы с перечнем препаратов, их рекомендованным объемом и схемой введения в ходе интенсивной антидотной терапии при острых отравлениях.
Таблица: «Одномоментное количество вводимой жидкости при промывании желудка и очищении кишечника во время лечения больных с симптомами острого отравления»
|
Возраст |
Объем жидкости при промывании желудка |
Объем жидкости при очистительной клизме |
Объем жидкости при сифонной клизме |
|
Новорожденный |
15—20 мл |
20 мл |
— |
|
1—2 мес |
60—90 мл |
30—40 мл |
— |
|
2—4 мес |
90—100 мл |
60 мл |
800-1000 мл |
|
6—9 мес |
100—120 мл |
100-120 мл |
1000-1500 мл |
|
9—12 мес |
120-150 мл |
200 мл |
1000-1500 мл |
|
2—5 лет |
200—300 мл |
300 мл |
2000-5000 мл |
|
6-10 лет |
350—400 мл |
400-500 мл |
5000—8000 мл |
|
Взрослые |
500 мл |
500—1000 мл |
5000—8000 мл |
Таблица: «Принципы специфической (антидотной) терапии острых отравлений»:
|
Антидот |
Показания (яды) |
Лекарственная форма, доза и схема введения |
|
Активированный уголь |
Медикаментозные средства (алколоиды, снотворные препараты), соединения тяжелых металлов и пр. |
Таблетки 0,5 внутрь до 10 г |
|
Амилнитрит |
Синильная кислота, цианистый калий и натрий, хлорциан и др. (цианиды) |
Ампулы с оплеткой по 0,5 мл для ингаляций в сочетании с тиосульфатом натрия по 10—20 мл 30%-ного раствора внутривенно. |
|
Аминостиг- |
Химические вещества с холинолитическим действием (BZ, атропин, эфедрин, аминотриптилин, дифенгидрамин и др.) |
Раствор 1 мг/мл для внутривенно или в/м инъекций. Начальная доза 1 мг, повторно при рецидивах синдрома. Внимание! Применение этого антидота в ходе оказания первой помощи при острых отравлениях может вызвать судорожный синдром! |
|
Антициан |
Синильная кислота, цианистый калий и натрий, хлорциан и др. (цианиды) |
Ампулы по 1 мл 20%-ного раствора внутривенно по 0,75 мл, в/м в сочетании с тиосульфатом натрия по 10—20 мл 30%-ого раствора внутривенно. |
|
Атропин |
Мухомор,пилокарпин, сердечные глюкозиды, ФОС, клофелин, инсектициды |
Ампулы по 1 мл 0,1%- ного раствора внутривенно, в/м, п/к с 2-8 мг (детям 0,015— 0,05 мг/кг), затем по 2 мг через каждые 15 мин до явлений переатропинизации. Поддерживающая доза 1—3 мг через 1-4 ч внутривенно или п/к. |
|
Ацетил цистеин |
Парацетамол, хлорированные углеводороды, бромистый метил, паракват, нитрилы и др. |
Ампулы по 2 мл 20%-ного раствора; внутривенно 150 мг/кг на 5%-ном р-ре декстрозы, затем 50 мг/кг 4 раза в сутки; внутрь по 140 мг/кг с водой или фруктовым соком, затем по 70 мг/кг 4 раза в сутки. |
|
Аиизол |
Оксид углерода (угарный газ) |
Ампулы по 1 мл 6%-ного раствора в/м; повторные введения через 3—4 ч на фоне кислородотерапии и гипербарической оксигенации. |
|
Дефероксамин |
Соли железа |
Порошок по 500 мг во флаконе для приготовления раствора для инъекций. При тяжелом отравлении 15 мг/кг/час внутривенно, не более 6 г в сутки. |
|
Димеркапрол |
Мышьяк, ртуть, люизит |
Ампулы по 5 мл 5%-ного раствора; в/м по 1 мл на 10 кг массы тела каждые 4 ч первые 2 суток, каждые 6 ч последующие 7 суток. |
|
Левомицетинасукцинат |
Дихлорэтан |
Внутривенно или в/м по 2 г, затем по 1 г через 6 ч в течение суток |
|
Метиленовый |
Метгемоглобинобразователи нитраты, нитриты, парацетамол, марганцовокислый калий, сульфамиламиды, анилин, угарный газ, сероводородцианиды (синильная кислота, цианистый калий и натрий, хлорциан), нафталин, резорцин |
Ампулы по 20 мл 1 %-ного раствора в 25%-ном р-ре декстрозы («хромосмон») или флаконы по 50—100 мл 1 %-ного раствора внутривенно в сочетании с тиосульфатом натрия по 10—20 мл 30%-ного раствора внутривенно. |
|
Налоксон |
Опиаты (морфин, героин, тримеперидин и др.) |
Ампулы по 0,4 мг, начальная доза 0,8 мг внутривенно (детям 0,01 мг/кг) после устранения острой дыхательной недостаточности. При неэффективности введение прекращают. |
|
Натрия нитрит |
Цианиды (синильная кислота, цианистый калий и натрий, хлорциан и др.) |
Ампулы по 10—20 мл 2%-ного раствора внутривенно капельно в сочетании с тиосульфатом натрия по 10-20 мл 30%-ного раствора внутривенно. |
|
Пиридоксин |
Гидразиновые производные (изопринозин, фтивазид, ПАСК) |
Ампулы по 2 мл 5%- ного раствора. Начальная доза 6-10 мл (детям до 50 мг/кг в сутки) внутривенно медленно. При терапии острых отравлений взрослым при повторных введениях до устранения судорог дозу повышают до 350 мг/кг. |
|
Прусская синь (ферроцианит калия) |
Таллий и его соли |
250 мг/кг в сутки в 4 приема внутрь или через зонд в желудок. |
|
Тиосульфатнатрия |
Соединения тяжелых металлов, ртути и мышьяка, цианиды (синильная кислота, цианистый калий и натрий, хлорциан и др.), метгемоглобин-образователи (анилин, нитробензол), йод и др. |
Ампулы по 10-20 мл 30%-ого раствора в /в. |
|
Тримедоксимабромид |
ФОС, мухомор |
Ампулы по 1 мл 15%-ого раствора; в/м, внутривенно. Можно повторять введение через 3—4 ч либо вводить постоянно внутривенно по 250—400 мг/час. |
|
Флумазенил |
Отравления бензодиазепинами (диазепам, феназепам и др.) |
Начальная доза 0,3 мг внутривенно, затем по 0,1 мг через 1 мин до прояснения сознания или до обшей дозы 0,05 мг/кг, при рецидиве — инфузия 0,1—0,4 мг/час. Суточная доза не > 10 мг. |
|
Эдетоваякислота |
Свинец, другие 2- и 3 -валентные металлы |
Ампулы по 20 мл 10%-ного раствора; 50—75 мг/кг в сутки в/м или внутривенно в инфузионном растворе на 3—6 приемов в течение 5 суток, после перерыва — повторить курс. |
- в соответствии с ведущими синдромами, тактика неотложной помощи при которых описана в медицинских справочниках,
- при терминальных состояниях проведение комплекса первичных реанимационных мероприятий.
Принципы лечения острых отравлений при алкогольном психозе (делирий):
- обеспечение проходимости дыхательных путей (путем аспирации пены на фоне ингаляции пеногасителя (этанола в дозе 5—10 мл в интубационную трубку),
- искусственная вентиляция легких (при полном отсутствии самостоятельного дыхания, гиповентиляции, патологическом дыхании, тахипноэ >35 в мин) после предварительного введения атропина 0,1%-ного раствора 1 мл.
- Инфузионная терапия кристаллоидными и коллоидными растворами (декстран и др) с тиамином 2-4 мл 5%-ного раствора, пиридоксина 2 мл 5%-ного р/ра, аскорбиновой к-ты до 1000 мг, магния сульфат 20—30 мл 25%-ного раствора внутривенно в 400—500 мл 5—10%-ного раствора декстрозы, димеркапрола 5 мг/кг в/м, натрия сульфат 10—20 мл 30%-ного раствора внутривенно, церукал 10 мг, при возбуждении — диазепам (реланиум) 4-6 мл.
Вопрос-ответ
Какие симптомы при остром отравлении?
Повышенная температура, озноб, слабость и общее недомогание, диарея, тошнота и рвота, вздутие живота, снижение давления.
Что делать при острых отравлениях?
Промыть желудок (дать пострадавшему выпить воду, после чего вызвать рвоту). За один раз надо выпивать пол-литра жидкости. Принять активированный уголь. При отсутствии тошноты и рвоты устранить обезвоживание и восстановить электролитный баланс (обильное питье негазированной минеральной воды, чая).
Каковы основные признаки отравления у человека?
Внезапно резвившиеся тошнота, рвота, понос, боли в груди или животе. Затруднение дыхания, потливость, слюнотечение. Потеря сознания, мышечные подергивания и судороги, ожоги вокруг губ, на языке или на коже, неестественный цвет кожи, раздражение, ранки на ней.
Что делать, если очень сильно отравился?
Промойте желудок чтобы вывести токсины. Выпейте раствор регидратации (Регидрон, Цитроглюкосолан). Чередуйте промывание желудка с принятием энтеросорбентов (смекта, энтеросгель, полисорб, активированный уголь). Выпейте жаропонижающее, если поднялась температура. Обеспечьте больному покой.
Советы
СОВЕТ №1
При первых признаках острого отравления, таких как тошнота, рвота, боль в животе или диарея, немедленно обратитесь за медицинской помощью. Не пытайтесь самостоятельно лечить симптомы, так как это может усугубить ситуацию.
СОВЕТ №2
Если вы подозреваете отравление, постарайтесь вспомнить, что именно вы ели или пили за последние 24 часа. Эта информация поможет врачам быстрее определить причину отравления и назначить правильное лечение.
СОВЕТ №3
Не давайте пострадавшему пить молоко или уголь, если не уверены в типе отравляющего вещества. В некоторых случаях это может ухудшить состояние или вызвать дополнительные осложнения.
СОВЕТ №4
Если отравление произошло у ребенка, внимательно следите за его состоянием и не откладывайте вызов скорой помощи, даже если симптомы кажутся незначительными. Дети более уязвимы к последствиям отравлений.