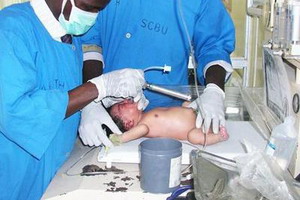
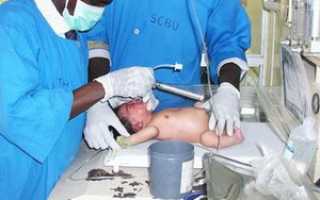
Алгоритм проведения сердечно-легочной реанимации у детей включает пять этапов. На первом выполняют подготовительные мероприятия, На втором – проверяют проходимость дыхательных путей. На третьем этапе выполняется искусственная вентиляция легких. Четвертый этап заключается в непрямом массаже сердца. Пятый – в правильной медикаментозной терапии.
Алгоритм проведения сердечно-легочной реанимации у детей: подготовка и ИВЛ
При подготовке к сердечно-легочной реанимации у детей проверяют наличие сознания, самостоятельного дыхания, пульса на сонной артерии. Также подготовительный этап включает выявление наличия травм шеи и черепа.
Следующий этап алгоритма сердечно-легочной реанимации у детей – проверка проходимости дыхательных путей.
Для этого ребенку открывают рот, очищают верхние дыхательные пути от инородных тел, слизи, рвотных масс, запрокидывают голову, приподнимают подбородок.
При подозрении на травму шейного отдела позвоночника перед началом помощи фиксируют шейный отдел позвоночника.
При проведении сердечно-легочной реанимации детям выполняют искусственную вентиляцию легких (ИВЛ).
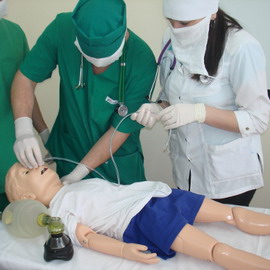
Ртом обхватывают рот и нос ребенка и плотно прижимают губы к коже его лица. Медленно, в течение 1-1,5 секунд равномерно вдыхают воздух до видимого расширения грудной клетки. Особенность сердечно-легочной реанимации у детей в этом возрасте заключается в том, что дыхательный объем не должен быть больше объема щек.
У детей старше года. Ребенку зажимают нос, обхватывают губами его губы, одновременно запрокидывая ему голову и приподнимая подбородок. Медленно выдыхают воздух в рот больного.
При повреждении ротовой полости ИВЛ проводят методом «рот в нос».
Частота дыхания: до года: 40-36 в минуту, от 1 до 7 лет 36-24 в минуту, старше 8 лет 24-20 в минуту (нормальные частота дыхания и показатели АД в зависимости от возраста представлены в таблице).
Врачи подчеркивают, что сердечно-легочная реанимация у детей имеет свои особенности, отличающие её от аналогичных процедур у взрослых. В первую очередь, это связано с анатомическими и физиологическими различиями детского организма. Специалисты отмечают, что у детей чаще всего причиной остановки сердца становится асфиксия, поэтому важным аспектом является быстрая оценка состояния и начало реанимационных мероприятий.
Алгоритм действий включает в себя проверку сознания, вызов скорой помощи и выполнение компрессий грудной клетки. Врачи рекомендуют использовать одну руку для новорожденных и двух для детей старшего возраста, что позволяет избежать травмирования. Также акцентируется внимание на важности искусственной вентиляции легких, которая должна проводиться с учетом возраста ребенка.
Своевременное и правильное выполнение реанимационных мероприятий значительно увеличивает шансы на выживание и минимизирует риск долгосрочных последствий. Врачи настоятельно советуют родителям пройти обучение основам первой помощи, чтобы быть готовыми к экстренной ситуации.

Возрастные нормы частоты пульса, АД, частоты дыхательных движений у детей
|
Возраст |
Показатель |
||
|
Частота пульса, в минуту |
АД (систолическое), мм рт. ст. |
Частота дыхательных движений, в минуту |
|
|
Новорожденный |
130-140 |
70/35 |
40-60 |
|
9-13 дней |
120-130 |
70/40 |
40-45 |
|
1 месяц |
120-130 |
75/40 |
40-45 |
|
2 месяца |
120-130 |
75/40 |
40-45 |
|
3-5 месяцев |
120-130 |
85/50 |
35^40 |
|
6-11 месяцев |
120-125 |
94/55 |
30-35 |
|
1 год |
120-125 |
96/58 |
30-35 |
|
2 года |
110-115 |
96/58 |
25-30 |
|
3 года |
105-110 |
96/58 |
25-30 |
|
4 года |
100-105 |
96/58 |
25 |
|
5 года |
98-100 |
98/60 |
25 |
|
6 лет |
90-95 |
98/60 |
25 |
|
7 лет |
85-90 |
100/65 |
24 |
|
8 лет |
80-85 |
100/65 |
22-24 |
|
9-10 лет |
78-80 |
105/70 |
20-22 |
|
11-12 лет |
75-82 |
110/70 |
18-20 |
|
13-14 лет |
72-80 |
120/70 |
16-18 |
Сердечно-легочная реанимация (СЛР) у детей — это критически важная тема, вызывающая много обсуждений среди медиков и родителей. Основное отличие от реанимации взрослых заключается в особенностях анатомии и физиологии детского организма. Например, у детей чаще всего причиной остановки сердца являются асфиксия или удушение, что требует особого внимания к дыхательным путям. Алгоритм действий включает в себя проверку сознания, вызов скорой помощи, выполнение компрессий грудной клетки и искусственной вентиляции легких. Важно помнить, что у детей глубина компрессий должна быть меньше, а частота — выше. Многие специалисты подчеркивают необходимость предварительной подготовки родителей и воспитателей, чтобы они знали, как действовать в экстренной ситуации. Обучение навыкам СЛР может спасти жизнь, и это знание должно быть доступно каждому.
Сердечно-легочная реанимация у детей: массаж сердца и введение медикаментов
Далее, следуя правильному алгоритму действий при сердечно-легочной реанимации у детей, выполняется наружный (непрямой) массаж сердца.
Ребенка укладывают на спину. Детям до 1 года надавливают на грудину 1—2 пальцами. Большие пальцы рук располагают на передней поверхности грудной клетки малыша так, чтобы их концы сходились на точке, расположенной на 1 см ниже линии, мысленно проведенной через левый сосок. Остальные пальцы должны находиться под спиной ребенка.
Детям старше 1 года массаж сердца проводят основанием одной кисти или обеими кистями (в более старшем возрасте), стоя сбоку.
Подкожные, внутрикожные и внутримышечные инъекции малышам делают так же, как и взрослым. Но этот путь введения медикаментов не очень эффективен — действовать они начинают минут через 10-20, а такого времени иногда просто нет. Дело в том, что любое заболевание у детей развивается молниеносно. Самое простое и безопасное — поставить больному крохе микроклизму; лекарственное средство разводят теплым (37-40 °С) 0,9%-ным раствором натрия хлорида (3,0-5,0 мл) с добавлением 70% этилового спирта (0,5-1,0 мл). Через прямую кишку вводят 1,0-10,0 мл препарата.
Особенности проведения сердечно-легочной реанимации у детей заключаются в дозировке используемых лекарственных препаратов.
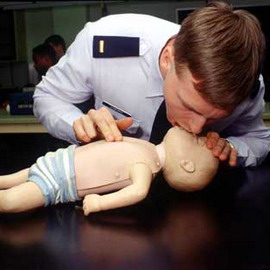
0,1 мл/кг или 0,01 мг/кг. 1,0 мл препарата разводят в 10,0 мл 0,9%-ного раствора натрия хлорида; в 1 мл этого раствора содержится 0,1 мг препарата. При невозможности сделать быстрый расчет по весу больного адреналин применяют по 1 мл на год жизни в разведении (0,1% — 0,1 мл/год чистого адреналина).
Атропин: 0,01 мг/кг (0,1 мл/кг). 1,0мл 0,1%-ного атропина разводят в 10,0 мл 0,9%-ного раствора натрия хлорида, при этом разведении можно вводить препарат по 1 мл на год жизни. Введение можно повторять каждые 3-5 минуты до достижения общей дозы 0,04 мг/кг.
Лидокаин: 10%-ный раствор— 1 мг/кг.
Натрия гидрокарбонат: 4% -ный раствор — 2 мл/кг.
Раствор натрия хлорида: 0,9%-ный раствор — 20 мл/кг.

Вопрос-ответ
Как проводится сердечно-легочная реанимация у детей?
Надавливания на грудину выполняются на глубину, равную одной трети переднезаднего размера грудной клетки (примерно 4 см. У детей до 1 года и 5 см. У детей более старшего возраста). Давление на грудину производится двумя пальцами (для детей до 1 года), одной или двумя руками для детей более старшего возраста.

Какова последовательность мероприятий при базовой реанимации у детей?
Базовая сердечно-легочная реанимация включает в себя три этапа (ABC): обеспечение проходимости дыхательных путей (A — Airway), проведение искусственного дыхания (В — Breathing), проведение непрямого массажа сердца (С — Circulation).
Как реанимируют детей?
Алгоритм для реанимации новорожденных † Соотношение 3: 1 сжатий: вдохов в общей сложности 90 сжатий и 30 вдохов в минуту. Сжатия и возможность вдохов осуществляются последовательно, не одновременно. Таким образом, проводится 3 сжатия со скоростью 120 манипуляций/минуту, затем 1 вдох через 1/2 секунды.
В чем заключаются отличительные особенности проведения непрямого массажа сердца детям?
Грудным детям непрямой массаж сердца производится указательным и средним пальцем одной руки. Подросткам — ладонью одной руки. Если одновременно с закрытым массажем сердца проводится ИВЛ, каждые два вдоха должны чередоваться с 30 надавливаниями на грудную клетку.
Советы
СОВЕТ №1
Перед началом сердечно-легочной реанимации у детей убедитесь, что вы находитесь в безопасной обстановке. Проверьте, нет ли угроз для себя или ребенка, прежде чем приступить к оказанию помощи.
СОВЕТ №2
Запомните алгоритм действий: сначала проверьте сознание ребенка, затем вызовите скорую помощь, если он не реагирует. После этого начните с 30 нажатий на грудную клетку, чередуя их с 2 вдохами, если вы обучены искусственному дыханию.
СОВЕТ №3
Используйте правильную технику нажатий на грудную клетку: располагайте руки на середине груди и применяйте силу, чтобы глубина нажатий составляла около одной трети глубины грудной клетки. Это поможет обеспечить эффективное кровообращение.
СОВЕТ №4
Регулярно проходите курсы первой помощи и сердечно-легочной реанимации, чтобы быть готовыми к экстренным ситуациям. Практика и знания могут спасти жизнь вашему ребенку или кому-то другому в критический момент.