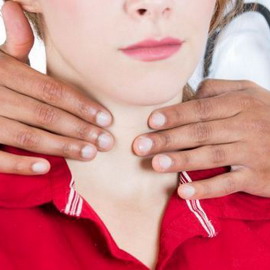
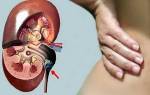
Диагностируемый гиперпаратиреоз практически всегда связан с нарушением работы паращитовидных желез на фоне трофических изменений структуры их тканей. Встречаются первичные и вторичные нарушения функций паращитовидных желез, которые проявляются симптомами и признаками, требующими лабораторного подтверждения в виде анализов крови. Своевременно выявленные нарушения паращитовидных желез дают хороший прогноз для последующей жизни пациента.
Первичный гиперпаратиреоз: гиперплазия и гиперфункция паращитовидных желез (симптомы и диагностика)
Гиперфункция паращитовидных желез может быть обусловлена повышенным синтезом паратгормона вследствие гипертрофии и гиперплазии всех четырех паращитовидных желез или вызывается опухолью, обычно аденомой.
Причиной, по которой развивается гиперплазия паращитовидных желез, может быть почечная недостаточность, при которой в патологически измененной паренхиме почек снижено образование 1,25-дигидроксихолекальциферола, вследствие этого нарушается всасывание кальция в кишечнике, а гипокальциемия стимулирует секрецию паратгормона путем гиперплазии желез.
Диагностика первичного гиперпаратиреоза основана на том, что в крови повышен уровень паратгормона и концентрация Са2+, но снижено содержание фосфатов, Са2+ и фосфаты в повышенных количествах выводятся с мочой. При длительном течении заболевания начинает разрушаться коллаген костей, в связи, с чем в моче обнаруживается избыток гидроксипролина и содержащих его пептидов. У таких больных наблюдается выраженная деминерализация скелета с частыми деформациями длинных костей.
Тяжелые случаи гиперпаратиреоза (фиброзная остеодистрофия, болезнь Реклингхаузена) характеризуются перестройками костной ткани с образованием цист и псевдоцист. Однако у больных гиперпаратиреозом можно обнаружить при компенсированных состояниях и полное отсутствие видимого снижения плотности костей. Постоянно повышенный уровень кальция в клубочковом фильтрате способствует образованию почечных камней. В запущенных случаях наблюдается снижение функции почек, частое инфицирование мочевых путей.
Отмечается кальцификация сосудов сердечной и скелетной мышц, роговицы, печени, почек и других тканей. Часто гиперпаратиреозу сопутствуют гипертония и язвенная болезнь, последняя может быть связана с повышенной секрецией гастрина, стимулированной гиперкальциемией. Характерными симптомами первичного гиперпаратиреоза являются нейромышечные (мышечная слабость, атрофия мышц) и нейропсихические нарушения (депрессия, нарушение памяти, трудности в концентрировании внимания и даже изменения личности).
Эффективная комбинация биохимических тестов в диагностике гиперпаратиреоза:
|
Биохимический тест |
Направление изменений |
|
Кальций в крови |
Повышение |
|
Неорганический фосфат в крови |
Снижение |
|
Щелочная фосфатаза в крови |
Повышение |
|
pH крови |
Снижение |
|
Избыток оснований в крови |
Снижение |
|
Гидроксипролин в моче |
Повышение |
|
Кальций в моче |
Повышение |
|
Клиренс фосфатов |
Повышение |
|
Паратгормон в крови |
Повышение |
По клиническим признакам выделяют костную, почечную, висцеральную и смешанную формы первичного гиперпаратиреоза.
Гиперпаратиреоз представляет собой серьезное нарушение работы паращитовидных желез, что вызывает значительное беспокойство среди врачей. Специалисты отмечают, что это заболевание часто приводит к повышенному уровню паратгормона, что, в свою очередь, может вызывать остеопороз, камни в почках и нарушения обмена веществ. Врачи подчеркивают важность ранней диагностики, так как симптомы могут быть неявными и включать усталость, слабость и боли в костях. Лечение гиперпаратиреоза может варьироваться от медикаментозной терапии до хирургического вмешательства, в зависимости от причины и степени заболевания. Врачи призывают пациентов не игнорировать симптомы и регулярно проходить обследования, особенно если в семье были случаи заболеваний паращитовидных желез. Профилактика и своевременное вмешательство могут значительно улучшить качество жизни пациентов.
Гиперпаратиреоз — это заболевание, которое вызывает повышенное выделение паратиреоидного гормона, что может привести к серьезным нарушениям в организме. Люди, столкнувшиеся с этой проблемой, часто описывают свои симптомы как весьма неприятные: усталость, слабость, частые головные боли и боли в костях. Многие отмечают, что не всегда удается сразу установить диагноз, так как симптомы могут быть схожи с другими заболеваниями.
Некоторые пациенты делятся своим опытом лечения, подчеркивая важность ранней диагностики и регулярного наблюдения у эндокринолога. Оперативное вмешательство в некоторых случаях оказывается единственным решением, и многие отмечают значительное улучшение состояния после удаления пораженной железы. Важно также упоминать о необходимости коррекции уровня кальция в организме, что требует постоянного контроля. Обсуждая гиперпаратиреоз, люди акцентируют внимание на важности осведомленности о своем здоровье и необходимости обращаться к специалистам при первых симптомах.

Вторичный гиперпаратиреоз на фоне дефицита витамина Д, при ХПН и алиментарный (симптомы)
Паращитовидные железы секретируют гормоны полипептидной природы: паратгормон и кальцитонин, регулирующие фосфорно-кальциевый обмен в организме. Существуют различные нарушения, обусловленные дефектами синтеза или секреции, транспорта или механизма действия гормонов паращитовидных желез.
Наиболее распространен вторичный гиперпаратиреоз на фоне дефицита витамина Д, поскольку данное вещество является структурно важным.В регуляции фосфорно-кальциевого обмена в организме принимает участие еще и кальцитриол (гормон стероидной природы), образующийся из витамина D3, который гидроксилируется в печени, а затем в почках. Паратгормон и кальцитриол активируют ферментную систему остеокластов в костях, вызывают деминерализацию кости, увеличивают концентрацию кальция и фосфатов в крови.
Кальцитриол в клетках дистальных канальцев почек усиливает реабсорбцию кальция и фосфатов из первичной мочи в кровь, ингибируя биосинтез паратгормона. Кальцитонин — антагонист паратгормона и кальцитриола, вырабатывается С-клетками щитовидной и паращитовидной желез, ингибирует ферментную систему остеокластов в костях, способствует снижению концентрации кальция и фосфатов в крови. В клетках почечных канальцев кальцитонин повышает выведение с мочой кальция и фосфатов. Таким образом, кальцитонин в крови уменьшает концентрацию ионов кальция и фосфатов. Реже встречается вторичный алиментарный гиперпаратиреоз, в основе которого лежит неправильно составленный рацион питания.
Вторичный гипертиреоз при ХПН (хронической почечной недостаточности) и дефиците витамина D3 сопровождается гипокальциемией, связанной в основном с нарушением всасывания кальция в кишечнике из-за угнетения образования кальцитриола пораженными почками. В этом случае секреция паратгормона увеличивается. Однако повышенный уровень паратгормона не может нормализовать концентрацию ионов кальция в крови вследствие нарушения синтеза кальцитриола и снижения всасывания ионов кальция в кишечнике. Наряду с гипокальциемией наблюдают гиперфосфатемию.
У больных развивается повреждение скелета (остеопороз) вследствие выхода ионов кальция из костной ткани. В некоторых случаях при гиперплазии паращитовидных желез автономная гиперсекреция паратгормона компенсирует гипокальциемию и приводит к гиперкальциемии (третичный гиперпаратиреоз). Клинические симптомы вторичного гиперпаратиреоза абсолютно идентичны первичной форме данного заболевания.
Эффективная комбинация биохимических тестов в диагностике гиперпаратиреоидизма вторичного (почечного) (гиперпаратиреоза почечного):
|
Биохимический тест |
Направление изменений |
|
Паратгормон в крови |
Повышение |
|
Кальций в моче |
Повышение |
|
Кальций в крови |
Снижение или норма |
|
Неорганический фосфат в крови |
Повышение |
|
Неорганический фосфат в моче |
Снижение |
Вопрос-ответ

Что такое гиперпаратиреоз и как он влияет на организм?
Гиперпаратиреоз — это состояние, при котором паращитовидные железы вырабатывают избыточное количество паратгормона. Это может привести к повышению уровня кальция в крови, что, в свою очередь, может вызвать различные проблемы, такие как остеопороз, почечные камни и нарушения работы сердечно-сосудистой системы.
Какие симптомы могут указывать на наличие гиперпаратиреоза?
Симптомы гиперпаратиреоза могут варьироваться, но часто включают усталость, слабость, частые мочеиспускания, боли в костях, тошноту и запоры. В некоторых случаях заболевание может протекать бессимптомно, что делает его трудным для диагностики на ранних стадиях.

Как диагностируется гиперпаратиреоз?
Диагностика гиперпаратиреоза обычно включает анализы крови для определения уровня кальция и паратгормона. Также могут быть назначены дополнительные исследования, такие как ультразвуковое исследование или сцинтиграфия, чтобы оценить состояние паращитовидных желез и выявить возможные опухоли или другие аномалии.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска, такие как семейная история заболеваний паращитовидных желез или наличие других эндокринных расстройств. Это поможет выявить гиперпаратиреоз на ранней стадии.
СОВЕТ №2
Обратите внимание на свое питание. Увеличьте потребление продуктов, богатых кальцием и витамином D, таких как молочные продукты, рыба и зелень. Это может помочь поддерживать здоровье костей и снизить риск осложнений, связанных с гиперпаратиреозом.
СОВЕТ №3
Следите за симптомами, такими как усталость, слабость, частые переломы или боли в костях. Если вы заметили у себя подобные проявления, не откладывайте визит к врачу для диагностики и возможного лечения.
СОВЕТ №4
Обсуждайте с врачом возможные варианты лечения, если у вас уже диагностирован гиперпаратиреоз. Это может включать как медикаментозную терапию, так и хирургическое вмешательство, в зависимости от тяжести состояния.